-

- 끊기 힘든 담배, 작심삼일 벗어나는 방법은?
- 작심삼일(作心三日). 1월을 벗어나 2019년이 익숙해질 즈음 떠오르는 단어다. 동해로 솟아오르는 새해를 바라보며 우리는 많은 것을 다짐하고 각오하지만, 며칠 지나지 않아 수년간 벗어나지 못한 일상의 습관을 되풀이하고 있는 모습을 발견하곤 한다. 가장 대표적인 것이 담배. 늘 “이번이 마지막 한 대”라고 각오하지만 어느새 한 개비의 담배가 또 손에 들려
- 2019-02-19 15:56
-
- "갑상선 초음파 검진비용 연간 최대 1조5000억원 추정"
- 과다진단으로 불필요한 갑상선암 환자를 대량 양산한다는 논란에 휩싸인 갑상선 초음파 검진에 국내에서 한해 최대 1조5000억원의 비용을 쓴다는 추계결과가 나왔다. 3일 한국보건의료연구원의 '갑상선암 건강검진 서비스 제공을 위한 근거 창출연구' 보고서를 보면, 연구원은 국내 연간 갑상선 초음파 검진비용을 추계하고자 의원 557곳과 병원 238곳 등 전국 건강
- 2014-04-03 08:41
-
- `과잉진단 논란` 갑상선암, 검사진단 기준 나온다
- 정부가 '과잉 진료 진단' 논란이 불거지고 있는 갑상선암에 대한 검사 가이드라인을 만든다. 23일 보건복지부와 질병관리본부에 따르면 국립암센터에 연구용역을 맡겨 건강검진을 받을 때 갑상선암을 검사해 진단하는 기준을 만드는 연구작업에 착수했다. 이에 올 상반기 중 연구결과가 나오는 대로 관련 민간 전문가들이 모인 학술심포지엄을 마련, 평가와 검증과정을 거
- 2014-03-24 07:19
이투데이
-

- 정부 "담뱃값 인상 전혀 검토하고 있지 않다…총선 이후에도"
- 정부는 5일 담배에 대한 세율 인상 등을 비롯한 담뱃값 인상에 대해 전혀 검토하고 있지 않다고 밝혔다. 또 총선 이후에도 검토할 계획이 없다고 했다. 최근 세수 부족에 따라 담뱃값 인상을 검토하고 있다는 보도가 나오고 있다. 또 4월에 총선이 있기 때문에 바로 올리긴 어렵고 총선 이후가 될 것이라는 추측도 제기 중이다. 정부 관계자는 "조만간 담배업계
- 2024-02-05 13:44
-
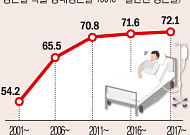
- 암 환자 4명 중 3명은 5년 이상 생존…검진 증가에 암 환자는 11% 늘어
- 일반인 5년 생존율 대비 암 환자 5년 생존율이 72.1%로 전년보다 0.5%포인트(P) 상승한 것으로 나타났다. 성별·연령이 같은 일반인의 5년 생존율이 100%라고 가정할 때, 암환자 4명 중 3명가량은 5년 이상 생존한단 의미다. 보건복지부와 국립암센터 중앙암등록본부는 28일 이 같은 내용의 ‘2021년 국가암등록통계’를 발표했다. 먼저 202
- 2023-12-28 12:00
-

- 중기중앙회, 국립암센터와 바이오·의료기기 中企 지원 맞손
- 중소기업중앙회는 25일(현지시간) 미국 워싱턴에서 국립암센터와 ‘바이오·의료기기 활성화’를 위한 간담회를 가졌다고 밝혔다. 이번 간담회에는 윤석열 대통령의 미국 국빈 방문에 동행한 김기문 중기중앙회장을 비롯한 8명의 중소기업 대표단과 △서홍관 국립암센터 원장 △김영우 국립암센터 연구소장 등이 참석했다. 양 기관은 관련 분야 전시회·상담회 기업 파견 등
- 2023-04-26 12:17