-
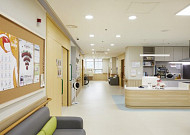
- “어르신 내 집처럼 생활”…서울시 ‘치매전담실 디자인’ 개발
- 서울시가 오는 21일 ‘치매극복의 날’을 맞아 치매어르신들을 위한 ‘서울형 치매전담실 디자인’을 전국 최초로 개발했다. 시는 공공요양시설을 중심으로 이를 적용하고, 디자인 가이드북을 오픈소스로 공개해 민간 영역으로 확산을 유도할 계획이다. 서울시는 어르신들이 노인요양시설 내 ‘치매전담실’에서 집 같은 편안함을 느끼면서 생활할 수 있도록 치매 노인
- 2021-09-16 10:58
이투데이
-

- 현대해상, 시니어 전용 '6090히어로종합보험' 출시
- 현대해상은 초고령 사회로의 진입에 대비한 60세~90세 시니어 특화 상품 ‘현대해상6090히어로(Hero)종합보험’을 출시했다고 10일 밝혔다. 이 상품은 합리적인 보험료로 충분한 보장을 가입할 수 있도록 다양한 플랜을 구성했다. 예를 들어 ‘항암치료 보장 플랜’은 표적항암약물허가치료, 항암방사선(양성자)치료와 같이 신기술 도입에 따라 최신 개발된 담보
- 2023-10-10 10:24
-

- 방역당국, 3차 접종 이력ㆍ접종 경과일 확인 위해 쿠브앱 업데이트 당부
- 방역당국이 내년 1월 3일부터 적용되는 방역패스(접종증명, 음성확인제) 유효기간과 관련 전자출입명부에서도 접종 이력을 확인할 수 있도록 시스템을 개선했다. 중앙방역대책본부(방대본)는 31일 백브리핑에서 "어제 전자증명서와 출입명부 시스템을 개선했다"며 "유효기간이 적용되는 내년 1월 3일 동시접속으로 인한 혼란을 방지하기 위해 쿠브앱이나 주로 사용하는
- 2021-12-31 17:19
-
![[종합] 수도권 준중증 병상 52개 추가확보...어린이집도 '방역패스'](https://img.etoday.co.kr/crop/190/135/1564224.jpg)
- [종합] 수도권 준중증 병상 52개 추가확보...어린이집도 '방역패스'
- 수도권 내 신종 코로나바이러스 감염증(코로나19) 확진자 증가로 병상 부족 우려가 커지는 가운데 정부가 위중증에서 상태가 호전되거나 혹은 위중증으로 악화할 가능성이 큰 준중환자를 위한 병상 52개를 추가로 확보한다. 또 감염에 취약한 고령층 및 소아·청소년 보호를 위해 요양병원 확진자 치료 전담병원 4곳을 추가 지정하고, 어린이집 등 집단감염 주요 시설
- 2021-11-12 14:43