-

- 노년의 삶 위협하는 ‘파킨슨병’
- ‘파킨슨병’(Parkinson′s disease)은 주로 신경과에서 다루는 이상운동 질환으로 신경퇴행성 장애 중 두 번째로 흔한 병이다. 편히 누워 있거나 팔을 내려놓고 쉴 때도 손발이 떨리고(진전), 몸이 굳고(경직), 행동이 느리고(서동), 얼굴 표정이 없고, 걸음걸이가 나빠지는(보행장애) 증상을 보인다. 어깨나 등이 짓눌리듯 아프고, 온몸이 굳어
- 2020-04-03 08:52
이투데이
-

- 앱튼, 파키슨병 신약 ‘APN02’ 에이프로젠바이오로직스 공장입고⋯“임상 준비 순항”
- 국내 바이오의약품 기업 에이프로젠 자회사 앱튼은 GMP(Good Manufacturing Practice)기준을 충족하는 파킨슨병 신약(코드명 APN02) 물질을 유럽의 케미칼 의약품 CMO 업체에 의뢰해 성공적으로 확보했다고 27일 밝혔다. APN02는 앱튼과 에이프로젠이 공동개발을 진행중인 파킨슨병 신약이다. 케미칼 신약 개발에 있어서 GMP 기준
- 2025-10-27 13:45
-
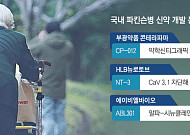
- 정복 어려운 ‘파킨슨병’…국내외 신약 개발 잰걸음
- 난치성 신경계 질환인 파킨슨병을 극복할 신약 옵션이 등장할지 주목된다. 글로벌 제약기업인 애브비가 미국 식품의약국(FDA)에 파킨슨병 치료제 허가신청서를 접수했으며, 국내 기업들도 초기 단계의 후보물질을 연구 중이다. 19일 제약바이오 업계에 따르면 최근 애브비는 FDA에 파킨슨병 신약 후보물질 타바파돈(Tavapadon) 신약승인신청서(NDA)를 제
- 2025-10-20 05:00
-

- 에스바이오메딕스, 국제줄기세포학회서 파킨슨병 임상결과 행동개선과 뇌도파민영상 사이 연관성 추가 공개
- 에스바이오메딕스는 홍콩에서 개최된 세계 최대 국제줄기세포학회 학술대회인 2025년 국제줄기세포연구학회 연례 회의(2025 ISSCR Annual Meeting)에서 1/2a상 임상시험 중인 파킨슨병 세포치료제 ‘TED-A9(별칭 A9-DPC)’에 대한 추가 임상시험 분석자료를 발표했다고 16일 밝혔다. 줄기세포 및 재생의료 관련 세계 최대 학술대회인
- 2025-06-16 08:48