-

- “온라인도 가능” 연명의료 결정 더 쉬워진다
- 복지부, ‘제2차 호스피스·연명의료 종합계획’ 중 올해 시행계획 심의·의결 사전연명의료 온라인 등록 가능…연명의료 중단 시기 임종기→말기 확대 호스피스 대상 질환 확대 검토…말기심부전 호스피스 교육자료 개발 앞으로 사전연명의료 등록 과정이 지금보다 쉬워진다. 2일 보건복지부에 따르면 이날 열린 국가호스피스연명의료위원회에서 사전연명의료 온라인
- 2026-06-02 13:54
-

- ‘당하는 죽음’에서 ‘맞이하는 죽음’으로
- 한국죽음학회의 모토는 ‘당하는 죽음에서 맞이하는 죽음으로’다. 죽음을 피할 수는 없지만 어떤 태도로 맞이할 것인지는 선택할 수 있다는 뜻이다. ‘맞이하는 죽음’은 준비에서 시작된다. 흔히 ‘웰다잉(Well-dying)’이라고 부르는 죽음 준비 가운데 가장 중요한 것이 바로 사전연명의료의향서다. 사전연명의료의향서는 임종 과정에서 회복 가능성이 없을
- 2026-04-23 06:00
-

- "연명의료결정제도 실효성 높이려면 호스피스 이용 대상 확대해야"
- 임민경 국민건강보험공단 건강보험연구원 부연구위원 연구 연명의료계획서 결정 환자, 사전연명의료 결정자보다 호스피스 이용률 높아 현재 호스피스 대상 질환 말기 암·후천성 면역 결핍증 등으로 규정 연명의료결정제도의 실효성을 높이기 위해서는 호스피스 이용 대상을 확대하는 등 제도 개선이 필요하다는 분석이 나왔다. 임민경 국민건강보험공단 건강보험연구
- 2026-01-16 15:25
-

- “연명의료 중단 시 인센티브 검토” 李 대통령 주문에 한은 보고서 재조명
- 한은 경제연구원 최근 연명의료 보완방안 보고서 발간 사전연명의료의향서 작성자 대상 건강보험료 인하 혜택 제언하기도 이재명 대통령이 연명 치료(연명의료)를 중단하면 인센티브를 제공하는 방안을 고민할 것을 주문한 가운데 한국은행 연구보고서가 다시 주목받고 있다. 이 대통령은 16일 보건복지부 업무보고에서 “연명치료를 안 하겠다고 하면 그 비용이
- 2025-12-17 10:44
-
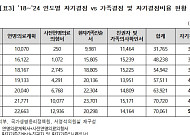
- 웰다잉을 선택한 사람들 “사전연명의료의향서 누적 등록 300만건 넘어"
- 사전에 연명의료의향서를 등록한 건수가 300만 건을 넘어선 것으로 나타났다. 26일 국회 보건복지위원회 서영석 더불어민주당 의원이 보건복지부로부터 제출받은 자료와 국가생명윤리정책원이 발간한 ‘2024 연명의료결정제도 연보’를 분석한 결과 2018년 제도 시행 이후 올해 8월까지 사전연명의료의향서 등록자 누적 건수는 303만4831건으로 집계됐다.
- 2025-09-26 15:52
-
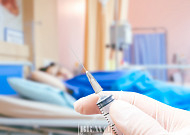
- 호스피스, 치매 추가 검토… 전문기관 2배 늘린다
- 고령화에 따라 호스피스·연명의료에 대한 관심이 높아지는 가운데, 정부는 치매, 심부전증, 신부전증 등 대상 질환을 늘리고 호스피스 전문 기관도 2028년까지 2배 수준으로 확대한다는 계획을 내놓았다. 보건복지부(이하 복지부)가 지난 2일 밝힌 ‘제2차 호스피스·연명의료 종합계획(2024~2028년)’은 ‘누구나 삶의 존엄한 마무리를 보장받는 사회’
- 2024-04-05 08:52
-

- 조력존엄사, 삶의 마지막 자기 결정권 둘러싼 논란
- 2022년 6월 조력존엄사법이 국회에서 발의돼 2023년 11월 현재 계류 중이다. 수용하기 어려운 고통을 겪는 이가 원하면 의사의 도움을 받아 직접 삶을 마무리할 수 있게 하는 것이 핵심이다. 많은 논란을 일으킨 연명의료결정법이 의료 현장에 적용된지 5년이 지난 점을 고려했을 때 해외 여러 나라에 비해 빠른 변화라 할 수 있다. 해당 법안이 실제로 적
- 2023-12-06 08:41
-

- 갈 길 먼 존엄한 죽음… ‘가족 중심’ 문화 웰다잉 정착 막아
- 웰다잉(Well-dying)을 직역하면 ‘좋은 죽음’이다. 저마다 삶의 양식과 가치관이 다르기에 좋은 죽음에 정답은 없지만, 대체로 ‘삶의 마무리 단계에서 자기결정권을 실현할 수 있는 죽음’을 의미한다. 국내에선 자기결정권의 일환으로 연명의료결정법 시행 이후 웰다잉에 대한 관심이 늘었다. 다만 이에 따른 실천은 미미한 편이다. 문제는 개인이 실천했음에도
- 2023-12-04 08:41
-
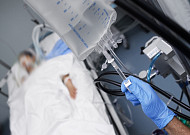
- 연명의료결정제도 5년… 웰다잉 관심 높였다
- 무의미한 연명의료를 막는 '연명의료결정제도'가 시행된 지 5년이다. 2월 현재 사전연명의료의향서 등록자 수는 160만 명을 달성했다. 실제 의료기관에서 연명의료 중단이 이행된 건수는 26만 건을 넘어섰다. 이는 웰다잉(Well-Dying)에 대한 사회적인 관심이 높아진 것을 의미하는 데, 안락사와 존엄사를 합법화하지 않은 우리나라는 풀어야 할 숙제가
- 2023-02-28 08:50
-

- 사전연명의료의향서, 노인복지관서 작성 가능해져
- 보건복지부가 사전연명의료의향서 등록기관으로 노인복지관을 신규 지정했다. 신규 지정된 노인복지관은 15일부터 상담사 교육 이수 후 사전연명의료의향서 상담 및 등록업무를 시작한다. 이번 지정으로 연명의료결정제도의 저변이 확대될 전망이다. 보건복지부는 ‘호스피스‧완화의료 및 임종 과정에 있는 환자의 연명의료결정에 관한 법률’ 개정으로 30개의 노인복지관을
- 2022-06-16 12:16
이투데이
-
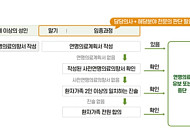
- '연명의료 중단' 의향서 작성, 온라인에서도 가능해진다
- 앞으로 사전연명의료의향서를 온라인으로 작성하는 절차가 마련된다. 사전연명의료의향서는 19세 이상인 사람이 자신의 연명의료 중단 등 결정과 호스피스에 관한 의사를 작성한 문서다. 보건복지부는 2일 이형훈 2차관 주재로 국가호스피스연명의료위원회를 열어 ‘제2차 호스피스·연명의료 종합계획(2024~2028)’의 2026년 시행계획을 심의·확정했다. 먼저 복
- 2026-06-02 12:54
-
![[마음상담소] 웰다잉 그리고 밥](https://img.etoday.co.kr/crop/190/135/2038805.jpg)
- [마음상담소] 웰다잉 그리고 밥
- 유독 한국 사람들은 밥에 예민하다. 안부를 물을 때면 “밥 먹었어?”, 식사를 할 때면 “많이 먹어”, 오랜만에 만나면 “밥 한번 먹자” 같은 표현으로 인사를 대신한다. 어려운 시절, 먹지 못한 애환이 이어지는 걸까. 여전히 TV와 유튜브에는 매일 매일 맛있는 음식을 먹는 영상들이 올라온다. 먹는 것에 진심인 국민이다. 임종을 앞둔 이들의 모습도 그러
- 2024-06-18 05:00
-
![[마음상담소] '연명의료' 중단의 자기결정](https://img.etoday.co.kr/crop/190/135/1938638.jpg)
- [마음상담소] '연명의료' 중단의 자기결정
- 10월 12일 보건복지부는 임종기에 무의미한 연명의료를 중단하겠다는 뜻을 밝혀두는 ‘사전연명의료의향서’를 작성한 참여자가 200만 명을 넘었다고 밝혔다. 사전연명의료의향서는 19세 이상 성인이 자신의 연명의료중단 등에 관한 의사를 밝혀두는 문서이다. 연명의료는 심폐소생술, 항암제, 인공호흡기 등 치료 효과 없이 임종 과정에 있는 환자의 삶을 연명하는 것이
- 2023-10-17 05:00






![[포용금융 리포트 ②] “주변에 은행이 없어요” 소외되는 고령층](https://img.etoday.co.kr/crop/85/60/2339309.jpg)

![[건강앱 첫걸음 ①] 병원 문 앞에서 ‘아차!’ 한 적 있다면](https://img.etoday.co.kr/crop/360/203/2338748.jpg)

