-
![[AI 브리핑] 1인 가구 비중 36%…노인 인구 1000만 명 시대 外](https://img.etoday.co.kr/crop/190/135/2242562.jpg)
- [AI 브리핑] 1인 가구 비중 36%…노인 인구 1000만 명 시대 外
- 바쁜 일상 속 알짜 뉴스만 골랐습니다. 정책·복지·건강·기술까지, 꼭 필요한 시니어 관련 정보를 AI가 정리하고 편집국 기자가 검수해 전해드립니다. ◆1인 가구 비중 36%…노인 인구 1000만 명 시대 지난달 30일 보건복지부가 발간한 2024년 사회보장 통계집에 따르면, 지난해 국내 1인 가구는 804만5000가구로 전체의 36.1%를 차지하
- 2025-12-01 09:57
-
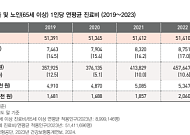
- 노인 의료비·학대 모두 급증...‘오래 살지만 더 취약한 노년’
- 한국의 고령층 의료비와 노인 학대가 동시에 증가한 것으로 나타났다. 26일 보건복지부가 발간한 '통계로 보는 사회보장 2024'에 따르면 65세 이상 1인 연평균 진료비는 2019년 491만 원에서 2023년 543만 원으로 상승했다. 노인 학대 신고 건수도 최근 8년 간 두 배 가까이 늘었다. 초고령사회 진입이 빠르게 진행되면서 노인의 건강·안전·돌봄을
- 2025-11-27 17:16
-

- 작년 노인 건강보험 진료비 40조 넘어…전체의 43%
- 지난해 65세 이상 고령층의 건강보험 진료비가 40조 원을 넘었다. 전체 건강보험 진료비 가운데 43.4%를 차지했다. 급격한 고령화의 영향으로 풀이된다. 국민건강보험공단과 건강보험심사평가원이 9일 공동 발간한 ‘2021 건강보험통계연보’에 따르면 지난해 65세 이상 노인 진료비는 41조 3829억 원이었다. 건강보험 진료비는 공단부담금과 본
- 2022-11-11 10:59
-

- 노인의료 개선하려면 “노인 전문의 양성해야”
- 노인전문의사 양성을 통해 코로나19 대유행을 계기로 취약함이 드러난 노인의료 제도를 개선해야 한다는 의견이 나왔다. 노인의학 전문가들은 7일 국회의원회관에서 열린 ‘코로나19를 통해 본 노인의료’ 심포지엄에서 기저질환, 만성질환으로 감염에 취약한 노인을 위해 대비해야 할 방안에 대해 논의했다. 대한노인병학회, 대한노인의학세부전문의 추진관리위원회를 비
- 2022-07-11 17:59
-

- 노인 진료비 비중 40% 넘어... 건보 지속가능성에 '우려'
- 전체 건강보험 진료비에서 노인 진료비가 매년 증가하면서, 건강보험제도 지속가능성에 대한 우려의 목소리가 나오고 있다. 진료비는 건강보험이 의료기관에 낸 진료비와 환자가 직접 낸 본인부담금을 합친 것으로, 건강보험 적용을 받지 못하는 비급여 진료비는 포함되지 않는다. 국민건강보험공단의 ‘2022년 1분기 건강보험 주요 통계 개요’에 따르면
- 2022-06-22 19:42
-

- 의료의 미래, 스마트 병원
- 원무과 접수를 하고, 의자에 앉아서 하릴없이 진료를 기다리고, 치료 장소를 찾아서 복잡한 병원을 누비는 풍경. 병원에서 자주 겪는 일이다. 앞으로는 이러한 풍경이 바뀔 수도 있다. 집에서 진료를 받거나, 버튼 하나로 진료비 결제가 끝날지도 모른다. 실제로 디지털 대전환과 더불어 코로나19는 병원의 시스템을 변화시키고 있다. 최근 주목받고 있는 스마트 병원에
- 2021-04-12 13:11
-
- 알츠하이머 치매 노인 한명 진료에 연간 천여만원
- 치매 환자가 증가하면서 사회가 져야할 경제적 부담이 커지고 있다. 22일 건강보험심사평가원의 ‘2013년도 건강보험 진료비 통계지표’에 따르면 지난해 65세 이상 건강보험 가입자들이 가장 많이 진단받고 입원한 질병은 백내장(17만9123명)이었다. 이어 △상세불명 병원체 폐렴(7만1624명) △뇌경색증(6만8767명) △알츠하이머병 치매(5만9128명
- 2014-09-22 08:37
-
- 지난해 건강보험 진료비 50조원 첫 돌파…5.2% 증가
- 지난해 국민건강보험 진료비 총액이 사상 처음으로 50조원을 넘어섰다. 노인 진료비는 9.3% 대폭 늘어난 17조 5천283억원으로 전체 진료비의 34.5%를 차지했다. 건강보험심사평가원은 24일 공개한 ‘2013년 건강보험 진료비 통계지표’에서 이같이 밝혔다. 통계지표에 따르면 지난해 건보 진료비 총액은 50조7천426억원으로 재작년보다 2조5천
- 2014-02-26 09:28
-
- 허리 · 다리뼈 골절 70%는 노인 ...진료비 1조2천억 달해
- 허리나 넓적다리 부위 뼈가 부러져 병원을 찾은 환자 가운데 3분의 2는 60세이상 노인들인 것으로 조사됐다. 2일 건강보험심사평가원 진료 통계에 따르면 '골절' 환자는 2008년 187만명에서 2012년 221만명으로 4년 사이 18% 정도 늘었다. 진료비 역시 같은 기간 9135억원에서 1조2414억원으로 36% 늘었다. 골절을 부위별로 나누보면 작
- 2014-02-02 16:35
이투데이
-
![노인 인구 1000만 명 시대…‘건강한 노화’ 열쇠 찾았다 [바이오포럼2025]](https://img.etoday.co.kr/crop/190/135/2175260.jpg)
- 노인 인구 1000만 명 시대…‘건강한 노화’ 열쇠 찾았다 [바이오포럼2025]
- 20일 이투데이 K-제약바이오포럼 개최각 분야 전문가와 노화 늦추고 사회적 부담 줄이는 방안 모색 노화의 속도를 늦추고 영향을 최소화하자는 ‘저속노화’가 최근 건강 관리의 트렌드로 자리 잡았다. 노화는 개인의 건강한 삶은 물론 사회·경제적 문제와도 직결되는 만큼 관련 논의가 활발히 이뤄지고 있다. 이투데이는 20일 서울 영등포구 FKI타워 컨퍼런스센터
- 2025-05-20 17:02
-

- 테라젠바이오, 테라젠헬스 물적분할…디지털헬스케어 서비스 고도화
- 테라젠바이오는 서비스 고도화와 경영효율화를 위해 테라젠헬스를 분리하고 디지털 트랜스포메이션을 골자로 한 경영 혁신에 박차를 가한다고 12일 밝혔다. 양 사는 2030년까지 지속적인 성장을 위해 △자본 유치를 통한 R&D 강화 △법인 분리를 통한 경영효율화 △디지털 트랜스포메이션을 주요 전략으로 선정하고, 전문 사업영역에 최적화된 R&D 랩을 확장 오픈
- 2023-09-12 09:55
-
![[2019 국감] 지난해 노인 의료비, 건강보험 총진료비 비중 40% 돌파](https://img.etoday.co.kr/crop/190/135/1377734.jpg)
- [2019 국감] 지난해 노인 의료비, 건강보험 총진료비 비중 40% 돌파
- 급속한 고령화로 지난해 건강보험 총진료비에서 65세 이상 노인 의료비 비중이 40%를 돌파한 것으로 나타났다. 노인 1인당 연간 진료비는 454만4000원으로 전체 평균 진료비의 3배에 달했다. 17일 국회 보건복지위원회 소속 남인순 더불어민주당 의원(서울 송파구병)이 건강보험공단에서 받은 자료를 분석한 결과, 건강보험 노인진료비가 지난해 31조 원을
- 2019-10-17 09:43