-

- 장기요양 재택의료센터 전국 확대, 평가 기준은?
- 장기요양 재택의료센터가 전국으로 확대하면서, 이제는 ‘기관 수’보다 ‘운영의 질’을 따져볼 단계에 들어섰다. 국민건강보험공단은 27일 ‘장기요양 재택의료센터 시범사업 평가 및 전달체계 개편 연구’ 용역을 재공고했다. 이번 연구 목적은 시범사업 평가를 통해 유사사업과의 정합성을 검토하고, 전달체계 개선과 본사업 도입 방안을 마련하는 데 있다. 장기요
- 2026-05-28 14:07
-

- 통합돌봄, 2030년엔 재가임종까지 서비스 확대한다
- 복지부, 5일 ‘제3차 통합돌봄정책위원회’ 개최…통합돌봄 로드맵 논의 서비스 대상 어려운 노인·고령 장애인→정신질환자→대상자 확대 추진 통합돌봄제도가 2030년엔 재가임종까지 서비스 범위를 확대한다. 제도 단계별로 적용 대상을 확대하며 동시에 지원 범위도 넓히는 것이다. 보건복지부는 5일 정부서울청사에서 열린 ‘제3차 통합돌봄정책위원회’에서
- 2026-03-05 14:00
-

- 몸 불편한 시니어 집에서 의료서비스 받는다
- 보건복지부가 장기요양 재택의료센터를 전국 229개 모든 시·군·구에 설치했다. 이로써 거동이 불편한 어르신들이 집에서 의료서비스를 받을 수 있는 기반을 마련했다. 복지부는 11일 '장기요양 재택의료센터 시범사업' 공모를 통해 90개 의료기관을 추가 지정, 전국 422개 의료기관에서 재택의료서비스가 제공된다. 장기요양 재택의료센터는 의사
- 2026-02-13 13:34
-

- 장기요양 재택의료센터 추가 지정…전국 시군구 마련
- 1월에 ‘병원급 전담형’ 등 공모, 197개 신청 중 90개 지정 전국 422개 의료기관에서 재택의료 서비스 제공 가능해져 통합돌봄 시행을 한 달 앞두고 장기요양 재택의료센터가 전국 229개 모든 시·군·구에 마련됐다. 보건복지부는 지난달 6일부터 28일까지 장기요양 재택의료센터 시범사업 공모를 통해 90개 의료기관을 장기요양 재택의료센터로
- 2026-02-13 11:12
-

- 통합돌봄 앞두고 복지부 장·차관 현장 의견 청취 나서
- 3월 27일 전면 시행 앞두고 지자체 준비상황 점검 전문가 간담회도 개최…2월 말에 통합돌봄 로드맵 최종안 공개 통합돌봄 시행을 앞두고 보건복지부 정은경 장관과 이스란 제1차관이 현장 의견 청취에 나서고 있다. 30일 복지부에 따르면 정 장관은 이날 국민건강보험공단 본부, 원주시 보건소 및 장기요양 재택의료센터를 방문해 의료·요양·돌봄 통합지
- 2026-01-30 14:02
-
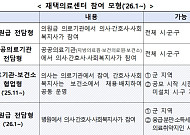
- 복지부, 장기요양 재택의료센터 시범사업 참여 지자체 및 의료기관 모집
- 보건복지부는 이달 28일까지 '장기요양 재택의료센터 시범사업'에 참여할 지방자치단체(시·군·구) 및 의료기관을 모집한다고 6일 밝혔다. 장기요양 재택의료센터 시범사업은 의사, 간호사, 사회복지사가 한 팀으로 장기요양보험 수급자의 가정을 방문해 의료서비스를 제공하고, 필요한 지역사회 돌봄서비스 등을 연계하는 사업이다. 이를 통해 거동이 불편한 어르신들
- 2026-01-07 01:10
-

- 장기요양 재택의료센터 참여기관 189→344개소로 확대
- 복지부, 85개 시·군·구 및 155개 의료기관 추가 지정 ‘의원-보건소 협업형 모델’ 신규 도입, 미설치 시·군·구에 적용 내년 3월 통합돌봄 시행을 앞두고 정부가 재택의료서비스를 제공할 의료기관을 344개소로 확대했다. 보건복지부는 최근 시행한 ‘장기요양 재택의료센터 시범사업’ 공모를 통해 총 85개 시·군·구, 155개 의료기관을 장기
- 2025-12-22 12:00
-

- ‘의료·요양 통합지원법’ 대비…장기요양 재택의료센터 시범사업 참여기관 모집
- 복지부, 내달 28일까지 장기요양 재택의료센터 시범사업 참여 기관 모집 의료기관 부족 지역 고려 ‘의원-보건소 협업형 모델’ 신규 도입 정부가 통합돌봄제도 내 재가의료 인프라로서 재택의료센터를 더욱 확대하고자 장기요양 재택의료센터 시범사업에 참여할 기관을 모집한다. 보건복지부는 다음 달 28일까지 ‘장기요양 재택의료센터 시범사업’에 참여할
- 2025-10-28 09:05
-

- 정은경 장관 장기요양 재택의료센터 전문가 왜 만났나
- 정은경 보건복지부 장관이 장기요양 재택의료센터 전문가와 간담회를 가졌다. 정 장관은 23일 오전 7시 30분 서울 중구에 있는 컨퍼런스 하우스 달개비에서 장기요양 재택의료센터 전문가 간담회를 개최했다. 통합돌봄제도 시행에 앞서 장기요양 재택의료센터를 전국적으로 지역 격차 없이 확대하기 위해 전문가 의견을 청취하고 향후 발전방안을 논의하고자 마련
- 2025-09-23 09:38
-

- 장기요양 재택의료센터, 전국 195개소로 확대
- 보건복지부는 장기요양 재택의료센터 시범사업 참여기관으로 60개 의료기관을 추가 지정하며, 전국 센터 수를 기존 135개소에서 195개소로 확대했다고 7일 밝혔다. 이는 2022년 12월 28개소로 시작한 시범사업이 약 2년 반 만에 7배 가까이 늘어난 규모다. 장기요양 재택의료센터는 거동이 불편한 장기요양 수급 어르신이 병원에 가지 않고도 자
- 2025-07-09 13:55
이투데이
-
![집에서 진료‧돌봄 한 번에…동작구, 장기요양 재택의료센터 운영 [메트로]](https://img.etoday.co.kr/crop/190/135/2324300.jpg)
- 집에서 진료‧돌봄 한 번에…동작구, 장기요양 재택의료센터 운영 [메트로]
- 방문 진료(의사)·간호(간호사)·돌봄 서비스(사회복지사) 연계 서울특별시 동작구가 관내 의료 필요도가 높은 재가 수급자에 대한 안정적 의료 서비스 제공을 위해 ‘장기요양 재택의료센터 시범 사업’을 운영한다고 21일 밝혔다. 해당 사업은 의사‧간호사‧사회복지사로 구성된 재택의료팀이 재가 수급자 가정을 방문해 △방문 진료 △간호 △지역 사회 돌봄 서비스
- 2026-04-21 10:35
-
![[정부 주요 일정] 경제·사회부처 주간 일정 (2월 9일 ~ 2월 13일)](https://img.etoday.co.kr/crop/190/135/2276634.jpg)
- [정부 주요 일정] 경제·사회부처 주간 일정 (2월 9일 ~ 2월 13일)
- ◇재정경제부 9일(월) △경제부총리 08:00 민생물가 특별관리 관계장관 TF 개최(서울청사) △민생물가 특별관리 관계장관 TF 개최 △ADB 디지털 리더십 프로그램 개최 △KDI 경제동향(2026.2) 10일(화) △경제부총리 10:00 국무회의(청와대), 14:00 경제분야 대정부질문(국회) △재경부 2차관 10:00 2025 회계연도
- 2026-02-08 09:09
-
![[정부 주요 일정] 경제·사회부처 주간 일정 (12월 22일 ~ 12월 26일)](https://img.etoday.co.kr/crop/190/135/2271239.jpg)
- [정부 주요 일정] 경제·사회부처 주간 일정 (12월 22일 ~ 12월 26일)
- ◇기획재정부 22일(월) △경제부총리 09:30 군부대 방문(비공개), 10:30 제7차 공급망안정화위원회(세종청사), 15:30 부내 카이스트 AI교육 종강식(비공개) △기재부 1차관 10:30 공급망기금성과평가 기업간담회(비공개) △기재부 2차관 14:00 재정사업평가위원회(비공개) △공급망안정화기금 출범 1주년, 국가 공급망의 버팀목으로 자
- 2025-12-21 09:25






![[포용금융 리포트 ②] “주변에 은행이 없어요” 소외되는 고령층](https://img.etoday.co.kr/crop/85/60/2339309.jpg)

![[건기식 소비 새바람 ②] 단돈 1000원, 다이소가 낮춘 문턱](https://img.etoday.co.kr/crop/360/203/2338450.jpg)

