-

- 장기요양 재택의료센터 전국 확대, 평가 기준은?
- 장기요양 재택의료센터가 전국으로 확대하면서, 이제는 ‘기관 수’보다 ‘운영의 질’을 따져볼 단계에 들어섰다. 국민건강보험공단은 27일 ‘장기요양 재택의료센터 시범사업 평가 및 전달체계 개편 연구’ 용역을 재공고했다. 이번 연구 목적은 시범사업 평가를 통해 유사사업과의 정합성을 검토하고, 전달체계 개선과 본사업 도입 방안을 마련하는 데 있다. 장기요
- 2026-05-28 14:07
-

- 통합돌봄, 2030년엔 재가임종까지 서비스 확대한다
- 복지부, 5일 ‘제3차 통합돌봄정책위원회’ 개최…통합돌봄 로드맵 논의 서비스 대상 어려운 노인·고령 장애인→정신질환자→대상자 확대 추진 통합돌봄제도가 2030년엔 재가임종까지 서비스 범위를 확대한다. 제도 단계별로 적용 대상을 확대하며 동시에 지원 범위도 넓히는 것이다. 보건복지부는 5일 정부서울청사에서 열린 ‘제3차 통합돌봄정책위원회’에서
- 2026-03-05 14:00
-

- 통합돌봄 본사업 첫발…의료 인프라 격차 여전한 과제
- 수요는 많은데 공급은 부족…농어촌 통합돌봄 시험대 재택의료센터 422곳뿐…농촌은 인력도 병원도 부족 통합돌봄이 3월 27일 마침내 첫발을 뗀다. 시범 사업 단계를 넘어 본사업으로 전환되며 전국 시행에 돌입한다. 2018년 문재인 정부 시절 보건복지부가 ‘커뮤니티 케어’를 처음 제시한 지 8년 만이다. 통합돌봄은 노쇠·장애·질병 등으로 돌봄이 필요
- 2026-03-05 06:00
-

- 몸 불편한 시니어 집에서 의료서비스 받는다
- 보건복지부가 장기요양 재택의료센터를 전국 229개 모든 시·군·구에 설치했다. 이로써 거동이 불편한 어르신들이 집에서 의료서비스를 받을 수 있는 기반을 마련했다. 복지부는 11일 '장기요양 재택의료센터 시범사업' 공모를 통해 90개 의료기관을 추가 지정, 전국 422개 의료기관에서 재택의료서비스가 제공된다. 장기요양 재택의료센터는 의사
- 2026-02-13 13:34
-

- 장기요양 재택의료센터 추가 지정…전국 시군구 마련
- 1월에 ‘병원급 전담형’ 등 공모, 197개 신청 중 90개 지정 전국 422개 의료기관에서 재택의료 서비스 제공 가능해져 통합돌봄 시행을 한 달 앞두고 장기요양 재택의료센터가 전국 229개 모든 시·군·구에 마련됐다. 보건복지부는 지난달 6일부터 28일까지 장기요양 재택의료센터 시범사업 공모를 통해 90개 의료기관을 장기요양 재택의료센터로
- 2026-02-13 11:12
-

- 통합돌봄 앞두고 복지부 장·차관 현장 의견 청취 나서
- 3월 27일 전면 시행 앞두고 지자체 준비상황 점검 전문가 간담회도 개최…2월 말에 통합돌봄 로드맵 최종안 공개 통합돌봄 시행을 앞두고 보건복지부 정은경 장관과 이스란 제1차관이 현장 의견 청취에 나서고 있다. 30일 복지부에 따르면 정 장관은 이날 국민건강보험공단 본부, 원주시 보건소 및 장기요양 재택의료센터를 방문해 의료·요양·돌봄 통합지
- 2026-01-30 14:02
-

- 복지부 산하기관 업무보고, 의료·요양·간병 연계 과제 점검
- 보건복지부가 12일 정부세종청사에서 ‘보건복지부 산하기관 업무보고회’ 1부를 열고 초고령사회에 대응한 의료·돌봄 정책 추진 상황을 점검했다. 이번 보고회는 2026년 보건복지부 업무계획을 구체화하는 자리로, 산하기관별로 올해 중점 추진 과제와 역할을 점검하는 성격을 갖는다. 1부 회의에는 국민건강보험공단, 건강보험심사평가원, 국립중앙의료원, 국립암센터,
- 2026-01-13 10:32
-

- 복지부, 산하기관 36개 업무보고 '공개 점검'
- 12일 건보공단 등 11개 기관·14일 국민연금 등 25개 기관 각각 개최 산하기관 업무보고 공개 형식 첫 시행…생중계 및 사후브리핑 병행 보건복지부가 36개 산하기관의 업무보고를 공개적으로 점검한다. 12일 복지부에 따르면 이날과 14일 이틀에 걸쳐 산하기관 업무보고회를 개최한다. 이번 보고회는 작년 12월 대통령 업무보고의 연장선에서
- 2026-01-12 16:00
-
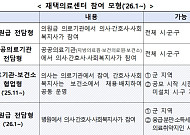
- 복지부, 장기요양 재택의료센터 시범사업 참여 지자체 및 의료기관 모집
- 보건복지부는 이달 28일까지 '장기요양 재택의료센터 시범사업'에 참여할 지방자치단체(시·군·구) 및 의료기관을 모집한다고 6일 밝혔다. 장기요양 재택의료센터 시범사업은 의사, 간호사, 사회복지사가 한 팀으로 장기요양보험 수급자의 가정을 방문해 의료서비스를 제공하고, 필요한 지역사회 돌봄서비스 등을 연계하는 사업이다. 이를 통해 거동이 불편한 어르신들
- 2026-01-07 01:10
-

- 장기요양 재택의료센터 참여기관 189→344개소로 확대
- 복지부, 85개 시·군·구 및 155개 의료기관 추가 지정 ‘의원-보건소 협업형 모델’ 신규 도입, 미설치 시·군·구에 적용 내년 3월 통합돌봄 시행을 앞두고 정부가 재택의료서비스를 제공할 의료기관을 344개소로 확대했다. 보건복지부는 최근 시행한 ‘장기요양 재택의료센터 시범사업’ 공모를 통해 총 85개 시·군·구, 155개 의료기관을 장기
- 2025-12-22 12:00
이투데이
-
![[BioS]씨어스–연세송내과, ‘재택의료 통합관제 모델’ 공동 구축](https://img.etoday.co.kr/crop/190/135/2327804.jpg)
- [BioS]씨어스–연세송내과, ‘재택의료 통합관제 모델’ 공동 구축
- 웨어러블 AI 진단모니터링 기업 씨어스(SEERS)는 경기도 파주 소재 연세송내과와 함께 ‘재택의료 통합관제 모델 개발’을 위한 업무협약(MOU)을 체결하고, 재택의료센터를 중심으로 지역의료 기반 재택 퇴원환자 관리체계 구축에 본격 착수했다고 29일 밝혔다. 양 기관은 재택입원 시범 운영을 확대하고, 디지털 헬스케어 기술을 활용한 질환군별 임상경로를 검
- 2026-04-29 10:35
-
![집에서 진료‧돌봄 한 번에…동작구, 장기요양 재택의료센터 운영 [메트로]](https://img.etoday.co.kr/crop/190/135/2324300.jpg)
- 집에서 진료‧돌봄 한 번에…동작구, 장기요양 재택의료센터 운영 [메트로]
- 방문 진료(의사)·간호(간호사)·돌봄 서비스(사회복지사) 연계 서울특별시 동작구가 관내 의료 필요도가 높은 재가 수급자에 대한 안정적 의료 서비스 제공을 위해 ‘장기요양 재택의료센터 시범 사업’을 운영한다고 21일 밝혔다. 해당 사업은 의사‧간호사‧사회복지사로 구성된 재택의료팀이 재가 수급자 가정을 방문해 △방문 진료 △간호 △지역 사회 돌봄 서비스
- 2026-04-21 10:35
-

- "병원 퇴원 후 나 혼자"…수원특례시, 60명 결집해 돌봄공백 끊는다
- 병원 퇴원 후 갈 곳 없는 노인, 요양과 의료 사이 어딘가에서 방치되는 환자들. 수원특례시가 이 공백을 메울 컨트롤타워를 공식 가동했다. 수원특례시는 25일 시청 중회의실에서 '의료·요양·돌봄 통합지원추진단' 발대식을 열었다. 이재준 수원특례시장, 김현수 제1부시장, 김정렬 수원시의회 부의장과 시의원, 돌봄통합지원협의체 위원 등이 한자리에 모였다. 추진
- 2026-02-25 16:15