-
![[현장에서] 시니어를 위한 ‘비마카세’는 무엇?](https://img.etoday.co.kr/crop/190/135/2314043.jpg)
- [현장에서] 시니어를 위한 ‘비마카세’는 무엇?
- 서울 학여울역 SETEC에서 27일 개막한 ‘제10회 비건페스타&그린페스타’에 시니어들의 발길이 이어졌다. 이번 행사는 비건 식품과 친환경 제품 소개, 푸드테크 산업과 건강관리 기술까지 함께 제시하는 구조로 꾸려졌다. 현장에서는 K-푸드테크 협약식, Plant-Based 산업 정책 설명회, 투자상담 프로그램 등이 진행되며 비건 산업이 하나의 시장으로 성
- 2026-03-27 17:09
-

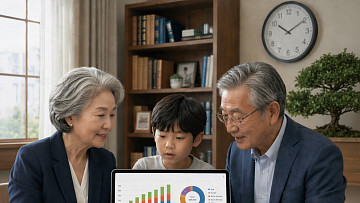
- 비바브라보클럽과 노후 준비, 강창희 대표 "월 50만 원이 차이 만든다’”
- 26일, ‘비바 브라보 클럽’ 1회차 첫 강연…강창희 ‘노후는 설계의 문제’” 연금만으로는 부족한 현실…소득·관계·역할 설계가 노후 좌우 초고령사회에 진입한 한국에서 노후 준비의 기준이 바뀌고 있다. 단순히 자산을 얼마나 모았느냐가 아니라, 어떻게 살아갈 것인가를 설계하는 문제가 더 중요해졌다는 지적이다. 26일 이투데이 본사 빌딩 1
- 2026-03-26 16:44
-

- 병원 밖 시니어 케어, AI가 판을 키운다
- 시니어 헬스케어 현장에서 인공지능(AI)이 ‘치료 이후 관리’에 머물지 않고, 위험 신호를 먼저 감지해 병원과 가정을 연결하는 방향으로 확장하고 있다. 재택 모니터링, 공공 돌봄, 정서 관리, 생활형 홈케어, 로보틱스까지 AI 적용 범위가 넓어지면서 업계 전반에서 ‘예측·연결·개인화’ 경쟁이 본격화하는 분위기다. 기업들은 시니어 헬스케어의 ‘AI
- 2026-03-03 13:36
-

- 건강한 식사의 힘, 진짜 달라졌다
- 나이 들수록 건강검진 결과표에 빨간불이 하나둘 켜진다. 원인 모를 피로와 무기력함, 늘어난 뱃살, 줄지 않는 체중, 높아진 혈압과 혈당 등 만성질환의 위험까지. 무엇부터 관리해야 할지 막막하다면 해답은 ‘식탁’에 있다. 매일 한 끼, 나를 위해 차린 건강 식단은 우리 몸에 어떤 놀라운 변화를 불러올까. 5060세대는 건강관리에 그 누구보다 진심이다
- 2025-10-01 07:00
-

- IFA 2025가 보여준 시니어 가전의 미래 ‘음성’과 ‘예측’
- IFA 2025가 지난 5일부터 9일까지 독일 베를린 메세 베를린에서 개최됐다. IFA 2025는 유럽 최대의 가전·콘슈머 기술 전시회로, 올해 슬로건은 ‘미래를 상상하라(Imagine the Future)’다. 스마트홈·인공지능·모바일·디지털 헬스 등 차세대 생활기술의 흐름을 한자리에서 보여줬다. 고령화를 겪고 있는 유럽 소비자를 주요 대상으로 하는
- 2025-09-12 10:10
-

- "몸무게가 줄었어요" 중장년 맞춤형 식단 실험, ‘디자인밀’
- 중장년의 건강한 식생활을 돕기 위해 브라보 마이 라이프와 풀무원이 함께 진행한 ‘디자인밀’ 체험단이 성공적으로 종료됐다. 참가자 7인 전원은 낙오 없이 프로그램을 완주했으며, 식습관과 건강 지표에서 의미 있는 변화를 경험했다고 입을 모았다. 체험 종료 후 진행된 설문조사 결과, 참가자 100%가 “체험단 프로그램에 만족한다”, “지인에게 추천하고 싶다”
- 2025-09-04 08:03
-

- 브라보 마이 라이프ㆍ풀무원, 시니어 건강식단 체험단 발족
- “식단 관리는 어렵지만, 건강은 챙기고 싶다”는 고민이 낯설지 않은 시대. 맞춤형 건강 식단를 통해 자신의 건강 지표를 관리해보는 이색 실험이 14일, 서울 강남구 풀무원 본사 5층 교육장에서 막을 올렸다. 꽃중년을 위한 라이프스타일 매거진 ‘브라보 마이 라이프’와 풀무원의 프리미엄 밀키트 브랜드 ‘디자인밀(Design Meal)’이 함께 기획한 이번
- 2025-08-18 07:00
-

- ‘건강생활실천지원금제’ 활용법…숲도 가고 포인트도 받고
- 산림 속에서 몸과 마음을 돌보는 ‘산림치유’가 포인트 혜택까지 더해지며 주목받고 있다. 산림청과 한국산림복지진흥원, 국민건강보험공단은 국민의 건강 증진과 예방적 복지 실현을 위해 ‘건강생활실천지원금제’와 연계한 산림치유 프로그램을 전국적으로 확대 운영하고 있다. ‘건강생활실천지원금제’는 건강보험 가입자 중 건강위험 요인이 있는 국민을 대상으로, 걷
- 2025-08-07 15:07
-

- 브라보 독자 대상, 풀무원 ‘디자인밀’ 밀키트 체험단 모집
- 식단의 중요성은 잘 알지만, 하루 세 끼 건강하게 챙겨먹는 일은 버겁다. 건강관리가 중요해지는 중장년 시기, 간편하면서도 건강까지 챙길 수 있는 식사가 있다면 어떨까? 꽃중년을 위한 라이프스타일 매거진 ‘브라보 마이 라이프’가 풀무원의 프리미엄 밀키트 브랜드 ‘디자인밀(Design Meal)’과 함께 중장년 독자를 위한 특별 체험단을 모집한다. ‘
- 2025-07-31 10:39
-

- “섬 주민 4명, 실명 위기 막았다”… 대웅제약의 헬스케어 실험
- 대웅제약이 도서 지역 주민을 위한 맞춤형 건강검진으로 의료 사각지대 해소에 나섰다. 이번 검진은 고려대학교 안산병원과의 협업으로 추진된 ‘지역사회 연계형 의료복지 사회공헌사업’의 일환이다. 지난 5일, 대웅제약은 고려대학교 안산병원과 함께 경기도 안산시 탄도항에서 배로 1시간 30분가량 떨어진 섬, 육도의 주민 11명을 대상으로 1:1 맞춤형 건강
- 2025-06-18 14:00
이투데이
-
![[BioS]휴온스, 1Q 매출 1419억·영업손실 6.5억 ”적자전환”](https://img.etoday.co.kr/crop/190/135/2306503.jpg)
- [BioS]휴온스, 1Q 매출 1419억·영업손실 6.5억 ”적자전환”
- 휴온스(Huons)가 연결재무제표 기준 올해 1분기 매출액 1419억원, 영업손실 6억5000만원을 기록했다고 12일 밝혔다. 매출은 전년동기 대비 2.7% 감소했고 영업손익은 적자전환했다. 회사에 따르면 올해 1분기 매출은 미국향 수출 제품의 미국식품의약국(FDA) 통관 보류조치, 연속혈당측정기 사업종료, 내용고형제 수탁 발주량 감소 등의 영향으로 감소
- 2026-05-12 19:49
-

- 제22회 한독학술상 수상자에 삼성서울병원 김지윤 교수
- 대한당뇨병학회가 주관하고 한독이 후원하는 ‘제22회 한독학술상(Young Investigator Award)’ 수상자로 삼성서울병원 내분비대사내과 김지윤 교수가 선정됐다. 이 상은 국내 당뇨병 연구 발전에 기여한 의료계 인사를 대상으로 수여한다. 만 45세 이하의 대한당뇨병학회 회원 중 최근 3년간 국제적으로 권위 있는 SCI급 학술지에 제1저자 또는
- 2026-04-30 13:38
-
![[BioS]대웅제약, 동아대병원에 AI 병상모니터링 '씽크' 구축](https://img.etoday.co.kr/crop/190/135/2327721.jpg)
- [BioS]대웅제약, 동아대병원에 AI 병상모니터링 '씽크' 구축
- 대웅제약(Daewoong Pharmaceutical)은 동아대병원에 인공지능(AI) 기반 스마트병상 모니터링시스템 ‘씽크(thynC)’를 구축하고 스마트병동 개소식을 개최했다고 29일 밝혔다. 지난 27일 동아대병원 본관에서 열린 개소식에는 안희배 동아대병원장, 이창재 대웅제약 대표, 이영신 씨어스 대표 등 주요 관계자들이 참석했다 씽크는 웨어러블 AI
- 2026-04-29 11:01